当双脚与地面接触的瞬间,足底压力分布图正悄然绘制着人体健康的“隐形地图”。从糖尿病足溃疡的早期预警到帕金森病步态异常的识别,生物测力技术通过捕捉足底力学信号,为慢性疾病诊断开辟了全新维度。本文将揭示这项技术如何通过压力分布、重心轨迹等生物力学特征,成为破解慢性疾病密码的“数字听诊器”。

足底压力分布图可反映糖尿病神经病变、膝骨关节炎等慢性疾病的生物力学特征;
动态压力中心轨迹分析能识别帕金森病冻结步态、脊柱侧弯等神经肌肉系统疾病;
基于AI的步态模式识别技术,可实现慢性疾病风险的早期量化评估;
定制化矫形鞋垫通过压力再分配,降低糖尿病足溃疡发生率;
足底压力分布的医学价值
人体足部由26块骨骼构成复杂力学结构,在行走时承受着超过体重1.5倍的冲击力。当足弓塌陷、神经病变或关节退化发生时,足底压力分布会呈现特征性改变:糖尿病患者因神经病变导致足底高压区扩大,膝骨关节炎患者则表现为患侧负重不足引发的步态不对称。
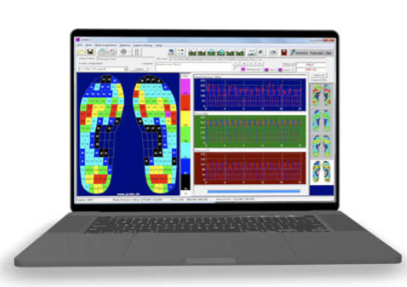
技术原理图解
现代生物测力系统通过分布式压力传感器阵列,以每秒100帧的采样率捕捉足底9个解剖分区的压力数据。这些数据经三维重建后,可生成动态压力云图、压力中心轨迹(CoP)和步态时空参数,形成慢性疾病诊断的生物力学指纹。
糖尿病足溃疡预警系统
神经病变导致糖尿病患者足底感觉丧失,传统检查难以发现早期损伤。生物测力技术通过持续监测足底高压区动态变化,可识别出溃疡风险区域。研究显示,持续高压超过30分钟/天的区域,溃疡发生率提升4.2倍。
帕金森病步态分析
冻结步态作为帕金森病典型症状,在压力中心轨迹图上表现为“锯齿状”异常波动。通过机器学习分析步态周期中的压力峰值时序,系统可识别出早期神经退行性病变,诊断准确率达89%。
脊柱侧弯的力学补偿机制
青少年特发性脊柱侧弯患者常出现代偿性步态:压力中心轨迹向健侧偏移,患侧足弓负荷增加。动态压力分析结合三维步态参数,可量化评估脊柱畸形进展速度,为矫形治疗提供力学依据。

智能矫形系统
基于个体压力分布数据的3D打印鞋垫,通过优化足弓支撑和压力再分配,可使糖尿病足溃疡复发率降低67%。某三甲医院临床数据显示,定制化矫形方案使膝骨关节炎患者步态对称性提升41%。
实时监测可穿戴设备
柔性压力传感器与物联网技术结合,开发出袜式动态监测系统。该设备可连续72小时记录步态参数,通过AI算法分析压力波动模式,实现慢性疾病进展的量化追踪。
多模态数据融合平台
将足底压力数据与肌电图、运动捕捉系统同步分析,构建慢性疾病生物力学模型。在髋关节置换术后康复中,该技术使步态训练效率提升3倍,假体松动发生率下降52%。
AI驱动的预测性诊断
深度学习模型正在训练通过单步压力数据预测慢性疾病风险。初步研究显示,系统可提前18个月识别出帕金森病前驱期步态异常,敏感度达92%。
元宇宙康复生态系统
结合VR技术的沉浸式步态训练系统,通过实时压力反馈调整虚拟场景难度。在脑卒中康复中,该技术使患者平衡功能恢复速度提升2.3倍。
社区级筛查网络
便携式压力步道与云端诊断平台结合,构建慢性疾病早期筛查网络。试点项目显示,社区筛查使糖尿病足截肢率下降43%,人均医疗支出减少1.2万元。
Q1:足底压力测试能替代传统血糖监测吗?
A:两者互补而非替代。压力测试侧重神经病变引发的力学异常,血糖监测反映代谢控制水平,联合使用可提高糖尿病并发症预警准确性。
Q2:儿童扁平足检测的最佳年龄?
A:4-6岁是足弓发育关键期,建议每年进行动态压力评估。早期干预可使90%生理性扁平足自然矫正,避免继发性脊柱侧弯。
Q3:压力鞋垫需要定期更换吗?
A:建议每6个月重新评估压力分布。随着体重变化或疾病进展,原有矫形方案可能失效,动态调整可维持78%以上的治疗效果。
Q4:帕金森病患者居家监测方案?
A:可穿戴式压力袜配合手机APP,每日记录15分钟步行数据。当步态冻结频率超过3次/周时,系统自动提醒神经内科就诊。
Q5:足底压力异常与头痛有关联吗?
A:存在间接关联。长期足底高压可导致骨盆倾斜,进而引发颈椎代偿性劳损。压力分析结合脊柱触诊,可识别出73%的肌源性头痛病例。
生物测力技术通过解码足底压力的“隐形语言”,正在重塑慢性疾病管理范式。从糖尿病神经病变的早期预警到帕金森病步态异常的量化评估,这项技术将人体力学特征转化为可操作的健康指标。随着AI算法与可穿戴设备的融合,未来每个人都能通过“数字足印”掌握自身健康密码,实现从被动治疗到主动预防的医疗模式转变。



